Giáo trình PTTHTM ĐH Y Dược TPHCM – Phần 2
Tài liệu này bao gồm hai phần chính: Tạo hình Thành bụng và Tái tạo Vú sau Đoạn nhũ.

Phần 1: TẠO HÌNH THÀNH BỤNG
Giới thiệu:
Tạo hình thành bụng là một phẫu thuật thẩm mỹ phổ biến với nhiều cải tiến qua các thập kỷ. Tài liệu đề cập đến lịch sử phát triển của kỹ thuật này, từ những ca cắt da mỡ thừa đầu tiên đến sự ra đời của các đường mổ khác nhau (W, bikini) và kỹ thuật khâu cột cân cơ. Sự hỗ trợ của hút mỡ cũng được nhắc đến như một yếu tố mở rộng khả năng tạo hình.
Vấn đề của phẫu thuật tạo hình thành bụng:
Biến dạng thành bụng chủ yếu bao gồm da mỡ thừa và độ nhão của cân cơ thành bụng.
Căn nguyên:
Nguyên nhân phổ biến nhất là mang thai (đặc biệt đa thai) gây dãn da và cơ bụng, cùng với tích tụ mỡ sau sinh. Giảm cân nhiều cũng là một nguyên nhân gây thừa da.
Sinh bệnh học:
Biến dạng vùng bụng liên quan đến hai vấn đề: thừa da và mô dưới da, và nhão cơ thành bụng. Vùng quanh rốn và dưới rốn thường bị ảnh hưởng nặng nhất.
Mục tiêu của phẫu thuật tái tạo thành bụng:
Mục tiêu là cắt bỏ phần da mỡ thừa và củng cố cân cơ thành bụng.
CHỈ ĐỊNH:
Chỉ định bao gồm da mỡ thừa, nếp rạn da, và nhão cơ thành bụng. Bệnh nhân lý tưởng có BMI bình thường, không có dự định sinh con trong tương lai gần, và tình trạng nhão cơ/da mỡ thừa mức độ trung bình.
Giải phẫu học:
Tài liệu mô tả chi tiết hệ thống cấp máu cho da thành bụng (mạch trực tiếp, gián tiếp, hệ thống mạch thượng vị dưới/trên sâu, mạch mũ chậu, mạch thẹn ngoài, mạch liên sườn, mạch lưng). Việc hiểu rõ giải phẫu mạch máu là quan trọng để tránh tổn thương, đặc biệt ở bệnh nhân có tiền sử phẫu thuật vùng bụng/ngực. Cấu trúc vững chắc của thành bụng được tạo bởi cân cơ ngang và dọc. Hệ thống cân nông và mạng mô liên kết dưới trung bì da cũng đóng vai trò quan trọng. Thần kinh chi phối thành bụng và da vùng quanh rốn/trên mu cũng được đề cập.
CHỐNG CHỈ ĐỊNH:
Chống chỉ định bao gồm sẹo mổ vùng bên, bệnh toàn thân nặng (tim mạch, tiểu đường, béo phì bệnh lý, hút thuốc nhiều), có thai trong tương lai gần, tiền căn thuyên tắc mạch, béo phì nặng (BMI > 40), và mong muốn không thực tế của bệnh nhân.
Chuẩn bị trước mổ:
Bao gồm các xét nghiệm máu (CBC, TQ, TCK, Albumin, pre-albumin, protein toàn phần), đo chuyển hóa cơ bản, đo bHCG, chức năng đông máu, đo Nicotin trong nước tiểu, X-quang Tim phổi, đường huyết (< 180mg%), chức năng gan/thận.
Phẫu thuật cắt da mỡ thừa thành bụng:
Mô tả quy trình phẫu thuật, bao gồm vẽ đường rạch da, cắt miệng rốn, khâu cột cơ thẳng bụng/chéo bụng, khâu đóng thành bụng, neo miệng rốn, hút mỡ (bụng trên, vùng kế cận, vùng vạt bụng), dẫn lưu và thay băng.
Theo dõi:
Phẫu thuật nên thực hiện ở cơ sở lớn dưới gây mê toàn thân, bệnh nhân nằm viện 2 ngày đầu.
Biến chứng:
Biến chứng thường gặp là nhiễm trùng vết mổ, bung toạc vết mổ, bướu huyết thanh, sẹo phì đại, sẹo rốn. Biến chứng nặng nề nhất là thuyên tắc phổi (liên quan đến cột chặt cân cơ gây tăng áp lực trong bụng, giảm tuần hoàn tĩnh mạch, thuyên tắc tĩnh mạch sâu). Các biến chứng khác bao gồm hoại tử da, hoại tử cuống rốn, u thần kinh gây đau. Các yếu tố bệnh lý (hút thuốc, tiểu đường, BMI cao, hen suyễn) làm tăng nguy cơ biến chứng.
Phần 2: TÁI TẠO VÚ SAU ĐOẠN NHŨ
LỊCH SỬ PHẪU THUẬT TÁI TẠO VÚ:
Lịch sử tái tạo vú bắt đầu từ cuối thế kỷ 19 với những nỗ lực sử dụng các loại mô khác nhau (mỡ, vạt da cơ) để bù đắp khuyết hổng sau đoạn nhũ. Sự phát triển của kỹ thuật vạt da cơ lưng rộng và vạt da cơ thẳng bụng (TRAM) đánh dấu những tiến bộ quan trọng trong việc sử dụng mô tự thân. Kỹ thuật vi phẫu và vạt mạch máu xuyên (DIEP, SGAP) ra đời sau này giúp giảm thiểu dư chứng nơi cho vạt. Túi độn silicone cũng đóng vai trò quan trọng trong lịch sử tái tạo vú, với nhiều thế hệ túi được cải tiến để tăng độ an toàn và hiệu quả.
THỜI ĐIỂM TÁI TẠO VÚ:
Tái tạo vú có thể thực hiện tức thì (cùng lúc đoạn nhũ) hoặc trì hoãn (sau khi đoạn nhũ và các liệu pháp hỗ trợ hoàn tất). Tái tạo tức thì có lợi về tâm lý, thẩm mỹ và chi phí, nhưng có thể làm chậm trễ điều trị hỗ trợ nếu có biến chứng. Tái tạo trì hoãn có lợi về lựa chọn phương pháp và ít biến chứng hơn, nhưng kéo dài thời gian điều trị, kết quả thẩm mỹ kém hơn và tốn kém hơn.
CÁC KỸ THUẬT TÁI TẠO VÚ:
Tài liệu giới thiệu các kỹ thuật tái tạo vú chính:
- Túi độn vú không dãn mô: Kỹ thuật đơn giản nhất, cần vạt da còn lại đủ che phủ túi. Kết quả thẩm mỹ thường kém do vỏ bọc da co thắt.
- Dãn mô và đặt túi độn vú sau đó: Sử dụng túi dãn mô đặt dưới cơ ngực, bơm mỗi tuần để tạo khoang, sau đó thay bằng túi độn vú vĩnh viễn. Tránh được dư chứng nơi cho mô, thời gian phẫu thuật ngắn, nhưng cần nhiều thời gian cho quá trình dãn mô và kết quả không tự nhiên bằng mô tự thân.
- Vạt da cơ thẳng bụng có cuống (Vạt TRAM có cuống): Sử dụng vạt da cơ từ bụng xoay lên vùng đoạn nhũ, nuôi bởi động mạch thượng vị trên. Kết quả tự nhiên, nhưng thời gian mổ/nằm viện/hồi phục lâu, và có nguy cơ biến chứng nơi cho vạt (nhão thành bụng, thoát vị).
- Vạt da cơ thẳng bụng tự do (Vạt TRAM tự do): Chuyển mô tự do từ bụng đến vùng đoạn nhũ, nối mạch máu vi phẫu với mạch máu vùng ngực. Cung cấp máu mạnh hơn vạt TRAM có cuống, nhưng thời gian mổ lâu hơn và cần chuyên gia vi phẫu.
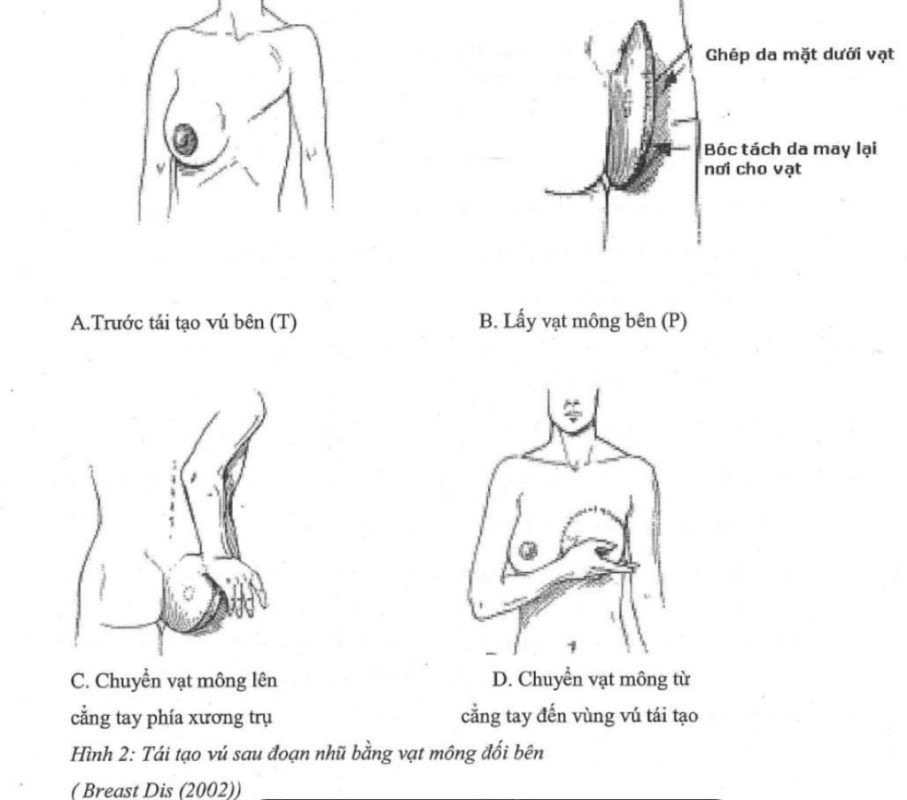
- CÁC VẠT MẠCH MÁU XUYÊN: Vạt tự do dựa trên nhánh động mạch xuyên (DIEP, SIEA, SGAP). Ít dư chứng nơi cho vạt, nhưng cần nối mạch máu vi phẫu.
- Vạt da cơ lưng rộng (Vạt LD): Sử dụng vạt da cơ từ lưng, có thể dùng đơn độc hoặc kết hợp túi độn. Tin cậy, có thể tái tạo một thì, nhưng để lại sẹo dài ở lưng và thường cần túi độn kèm theo.
XỬ TRÍ VÚ ĐỐI BÊN:
Sau khi tái tạo vú, cần tạo sự cân đối với vú đối bên bằng cách giảm thiểu thẩm mỹ, độn to, nâng vú hoặc phối hợp các phẫu thuật này. Có thể thực hiện cùng lúc hoặc sau phẫu thuật tái tạo.
TÁI TẠO PHỨC HỢP QUẦNG-NÚM VÚ:
Giai đoạn cuối cùng, sau khi tái tạo vú đã ổn định (khoảng 3 tháng). Mục đích là đạt sự cân đối về vị trí, hình dạng, màu sắc. Có thể dùng ghép da hoặc xăm cho quầng vú, và vạt da tại chỗ hoặc kỹ thuật chia núm vú cho núm vú.
